- Wählen Sie einen geeigneten Patienten aus. Patienten mit chronisch obstruktiver Lungenerkrankung oder akutem kardiogenem Lungenödem werden mit der höchsten Wahrscheinlichkeit von der Behandlung profitieren. Nichtinvasive Beatmung (NIV) sollte nicht bei Patienten angewendet werden, die eine dringende Intubation (Atemstillstand, stark vermindertes Bewusstsein) sowie einen Endotrachealtubus zum Schutz der Atemwege benötigen oder bei Patienten, die keine NIV erhalten möchten.
- Wählen Sie ein Beatmungsgerät aus, das den Anforderungen des Patienten entspricht. In der Regel werden Bi-Level-Beatmungsgeräte verwendet, es können jedoch alle Beatmungsgeräte verwendet werden. Am häufigsten wird die druckunterstützte Beatmung angewendet.
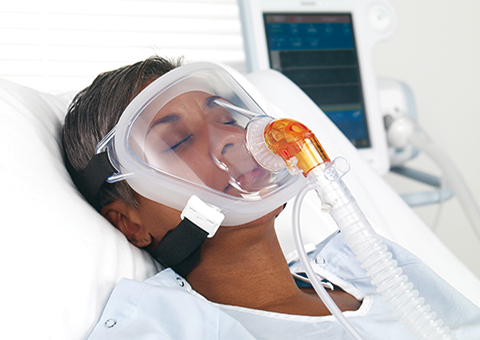
- Wählen Sie den richtigen Patientenanschluss aus. Bei akuter respiratorischer Insuffizienz wird im Allgemeinen eine Oronasalmaske verwendet. Vermeiden Sie eine zu große Maske. Wenn der Patient eine Oronasalmaske nicht toleriert, versuchen Sie es mit einer Nasalmaske, einem Nasenpolster oder einer Gesichtsmaske.
- Erklären Sie dem Patienten die NIV. Es kann für einen Patienten mit akuter respiratorischer Insuffizienz extrem beängstigend sein, eine Maske auf das Gesicht gesetzt zu bekommen. Erklären Sie die Ziele und Alternativen von NIV. Für weiterhin ängstliche Patienten kann eine geringe Dosis eines Anxiolytikums hilfreich sein.
- Schalten Sie Alarme stumm und beginnen Sie mit niedrigen Einstellungen, selbst wenn diese subtherapeutisch sind. Auf diese Weise kann sich der Patient an die Maske und den Druck gewöhnen.
- Leiten Sie die NIV ein und halten Sie die Maske fest; legen Sie noch keine Gurte an. Auf diese Weise kann sich der Patient an die Maske gewöhnen, ohne Angst zu bekommen, wie dies bei angelegten Gurten passieren könnte.
- Sichern Sie die Maske aber vermeiden Sie einen zu engen Sitz. Ein häufiger Fehler ist eine zu fest angezogene Maske. Kleine Undichtigkeiten sind akzeptabel und ein Bi-Level-Beatmungsgerät kann diese ausgleichen. Wenn die Maske zu fest angezogen wird, nehmen die Patiententoleranz ab und das Risiko einer Gesichtshautdegradation zu. Unter den Gurten sollten ein oder zwei Finger Platz haben.
- Titrieren Sie die Druckunterstützung entsprechend dem Patientenkomfort. Mit einem Bi-Level-Beatmungsgerät bestimmt der Unterschied zwischen dem inspiratorischen Druck und dem exspiratorisch positiven Druck den Umfang der Druckunterstützung. Erhöhen Sie den inspiratorischen Druck schrittweise und beobachten Sie dabei den Einsatz der Atemhilfsmuskulatur und die Atemfrequenz. Fragen Sie den Patienten, ob das Atmen leichter fällt. Anfangs kann die Einstellung für den inspiratorischen Druck ein Kompromiss zwischen dem therapeutischen Ziel und der Toleranz des Patienten sein.
- Titrieren Sie die inspiratorische Sauerstoffkonzentration bis auf eine Oxyhämoglobinsättigung (SpO2) von 90%.
- Vermeiden Sie einen inspiratorischen Druck von 20 cmH2O, da dieser den Patientenkomfort verringert und das Risiko einer Magenblähung erhöht.
- Titrieren Sie den exspiratorischen Druck per Triggeranstrengung und die SpO2-Sättigung. Bei Patienten mit chronisch obstruktiver Lungenerkrankung kann der exspiratorische Druck (bis 10 cmH2O) den intrinsischen positiven endexspiratorischen Beatmungsdruck ausgleichen und die Fähigkeit des Patienten zum Triggern des Beatmungsgeräts verbessern. Bei Patienten mit akutem kardiogenen Lungenödem führt der exspiratorische Druck (bis 10 cmH2O) zu einem höheren intrathorakalen Druck, einer geringeren Nach- und Vorlast und einer Verbesserung der SpO2-Sättigung. Beachten Sie, dass eine Erhöhung des exspiratorischen Drucks eine äquivalente Erhöhung des inspiratorischen Drucks erfordert, um die gleiche Druckunterstützung aufrechtzuerhalten.
- Coachen und Beruhigen Sie den Patienten weiter. Nehmen Sie Anpassungen entsprechend der Patientenbequemlichkeit und dem Therapieziel vor. Es ist akzeptabel, die NIV zu unterbrechen, wenn der Patient beim Entfernen der Maske nicht akut dekompensiert.
- Bewerten Sie den NIV-Erfolg. Wenn 1–2 h nach der Einleitung von NIV Verbesserungsanzeichen ausbleiben, erwägen Sie alternative Therapien (z.B. Intubation).⁶