Ein Faktor für eine erfolgreiche NIV sind die verfügbaren Geräte und die verwendete Technologie. NIV-Versagen kann in manchen Fällen auf eine Asynchronität von Beatmungsgerät und Patient zurückzuführen sein und zu Beschwerden für den Patienten führen. Im Allgemeinen ergibt sich aus einer besseren Synchronität ein höherer Patientenkomfort.¹ Die Synchronität von Patient und Beatmungsgerät bezieht sich auf die Fähigkeit eines Beatmungsgerätes Triggersignale des Patienten, trotz möglicher Leckagen, für die Verabreichung einer Beatmung zu erkennen, und die Atmung sowohl inspiratorische als auch expiratorisch mit dem Gerät zu erleichtern. Die Geschwindigkeit, mit der das Gerät auf die erfassten Informationen reagiert, wirkt sich auf die Leistung aus. Die Fähigkeit des Geräts, einen ausreichenden Luftstrom für den Bedarf des Patienten bereitzustellen, ist ein weiterer Faktor für eine gute Synchronität zwischen Patient und Beatmungsgerät. Diese beiden Aspekte der Synchronität sind in Umgebungen in denen Leckagen häufig sind, schwerer zu erreichen. Es gilt zu beachten, dass Leckagen bei NIV unvermeidbar sind. Oftmals wird als Reaktion auf Leckagen die Maske zu eng oder zu fest angelegt, dies kann zu einem zu hohen Anpressdruck und damit zu Druckentzündungen führen. Es wird empfohlen, die für die Aufgabe am besten geeigneten Geräte zu verwenden, das heißt Geräte, die sich schnell und automatisch an wechselnde Undichtigkeiten anpassen. Bedenken Sie, dass sich Leckagen von Atemzug zu Atemzug ändern. Eine 2012 in Chest veröffentlichte Studie verglich 19 Beatmungsgeräte in einem Labortest, in dem spontane Atmungsanstrengungen simuliert wurden, um die entsprechenden Auswirkungen von inspiratorischen und exspiratorischen Undichtigkeiten bei Aus- und Einschaltfunktonen und Triggerfunktionen zu testen. Zusätzlich untersuchte eine zweite klinische Studie die Inzidenz von Asynchronität zwischen Patient und Beatmungsgerät bei 15 Patienten während drei randomisierten konsekutiven 20-minütigen NIV-Zeiträumen unter Verwendung eines Intensivstationsbeatmungsgeräts mit und ohne aktiviertem NIV-Algorithmus sowie eines speziellen NIV-Beatmungsgeräts. Das Ergebnis war, dass spezielle NIV-Beatmungsgeräte beim Vorliegen von Undichtigkeiten eine bessere Synchronität von Patient und Beatmungsgerät ermöglichen als Intensivstations- und Transportbeatmungsgeräte. Dies ist selbst dann der Fall, wenn der NIV-Algorithmus aktiviert ist – vor allem beim Auto-Triggering.² Hier erfahren Sie mehr über spezielle NIV-Beatmungsgeräte. In Ihrem Artikel aus dem Jahr 2008 stellen Ambrosino and Vagheggini fest, dass von der Verwendung von „herkömmlichen, für die invasive Beatmung entwickelten Beatmungsgeräten dringend abgeraten werden sollte, da die Fehlerraten inakzeptabel hoch sind. [...] es sind Beatmungsgeräte mit verfügbaren Überwachungsfunktionen wie Atemwegsdruck, Atemzugvolumen und Luftstrom zu bevorzugen.“³
Zur Verwendung mit einem Endotrachealtubus entwickelte Beatmungsgeräte sind nicht undichtigkeitstolerant, was zu Problemen bei der Synchronität von Patient und Beatmungsgerät führt.⁴
- Anmelden
Bleiben Sie auf dem Laufenden rund um das Thema NIV.
You are about to visit a Philips global content page
Continue
Spezielle Beatmungsmodi für die nichtinvasive Ventilation
AVAPS AVAPS steht für Average Volume-Assured Pressure Support (Druckunterstützung mit gesichertem Durchschnittsvolumen). AVAPS kombiniert die Vorteile von Druck- und Volumenmodi kombiniert, indem der verabreichte Druck als Reaktion auf Veränderungen des Atemzugvolumens variiert, sodass ein voreingestellter Durchschnittswert gewährleistet wird.⁵ Das Beatmungsgerät passt den Druck automatisch an, um ein benutzerdefiniertes durchschnittliches Soll-Tidalvolumen aufrechtzuerhalten:
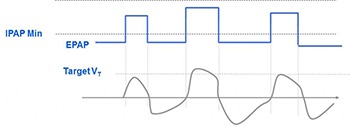
AVAPS ist ein idealer Modus für Patienten mit neuromuskulären Erkrankungen. Bei einer standardmäßigen Bi-Level Therapie nimmt das Tidalvolumen des Patienten bei fortschreitender Erkrankung ab. AVAPS würde die nachlassenden Bemühungen des Patienten kompensieren, um das Tidalvolumen sicherzustellen. Bei Patienten mit eingeschränkter Thoraxbewegung kann es sich um einen langsamen Krankheitsverlauf handeln. AVAPS kann die Erreichung des Tidalvolumens sicherstellen. Bei Patienten mit Pickwick-Syndrom kann jede Veränderung der Körperposition zu einer Verringerung der Compliance und damit zu einer Abnahme des Tidalvolumens führen. Ohne Erhöhung der Druckunterstützung geht das Tidalvolumen verloren. AVAPS kann sicherstellen, dass der Patient im Fall von Veränderungen der Körperposition das erforderliche Tidalvolumen erhält. PCV Bei der druckkontrollierten Beatmung (Pressure Controlled Ventilation, PCV) wird dem Patienten ein festgelegter IPAP-Druck mit einer anwenderdefinierten Inspirationszeit verabreicht. Bei PCV sehen alle Atemzüge identisch aus, da die Inspirationszeit von der Maschine gesteuert wird.
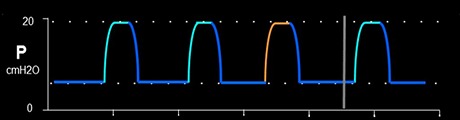
PCV auf dem V60 im Vergleich zu einem Intensivstationsbeatmungsgerät: Der PCV-Modus kann für Patienten vorteilhaft sein, die nicht in der Lage sind, Atemzüge aufrechtzuerhalten. So können beispielsweise Patienten mit einer neuromuskulären Erkrankung (Muskeldystrophie, ALS) oder chronischen Krankheitsverläufen (einschränkenden Erkrankungen) sowie nicht tachypnoeische Patienten mit Muskelermüdung mit IPAP-Druck ein rechtzeitiges Tidalvolumen erzielen. PCV sollte nicht bei Patienten mit schneller Atemfrequenz angewendet werden, da PCV-Atemzüge zeitzyklisch sind und längere Inspirationszeiten zu einer Asynchronität zwischen Patient und Beatmungsgerät führen können. Weiterhin sollte sie nicht bei Patienten mit respiratorischer Insuffizienz angewendet werden, da der Auto-Trak-Algorithmus möglicherweise nicht funktioniert, da er für zeitgesteuerte manuelle Atemzüge entwickelt wurde. Es könnte zu Ermüdung kommen, da sich die Atmungsarbeit erhöhen und der Auto PEEP verstärken könnte.
Verwandte Artikel
Quellen
2: Carteaux, C., Lyazidi, A., Cordoba-Izquierdo, A., Vignaux, L., Jolliet, P., Thille, AW., Richard, J., Brochard, L. Patient-ventilator asynchrony during noninvasive ventilation: A bench and clinical study. Chest 2012; 142(2): p. 367-376